1. 疾患概念
本疾患は、大動脈およびその分枝動脈、冠動脈、肺動脈に炎症が起こる大型血管炎の一型であり、巨細胞性動脈炎に比して若年発症である。未治療で自然寛解する症例も存在するが、大動脈弁閉鎖不全症や大動脈解離といった重篤な心血管合併症を呈するため、早期の診断と加療が望ましい。本邦では大動脈炎症候群とも呼ばれてきたが、高安動脈炎とすることが適切である。欧米では少なくアジアでの症例が多いなど人種や地域差があり、若い女性に好発する。主徴は全身の炎症症状(微熱、倦怠感)、血管炎による局所血管の疼痛と血管狭窄・閉塞・拡張に伴う症状であり、炎症鎮静化後は血流障害による各種臓器障害、動脈瘤が問題となる。一般に炎症は長期間持続するが、免疫抑制薬に反応する。治療により単相性で寛解する症例も認められるが、再燃が多く、近年は生物学的製剤が使われることも多い。
2. 疫学
好発年齢は10歳代から30歳代で、そのピークは20歳代に見られる。男女比は約1 : 6~9と女性に多く発症する1,2)。わが国の令和4年度における高安動脈炎の医療受給者証保持者数は4,642名である。平成27年に施行された疫学調査において、国内の患者数は5,320人と推定された2)。合併症として、大動脈弁閉鎖不全症(35%)、潰瘍性大腸炎(7.5%)、他自己免疫疾患(8.4%)の頻度が高く、外科手術が29%に施行されている。
3. 病態生理
本疾患は遺伝的要因と環境要因が関連し、大動脈外膜の血管栄養血管(vasa vasorum)周囲から中膜にかけての炎症に引き続き血管狭窄や拡張などの血管障害にいたる。HLA-B52は全世界に共通するリスクアレルであり、本邦の高安動脈炎の約30-50%で陽性となる3)。浸潤細胞はT細胞を主とする単核球であり、単球マクロファージの活性化と多核巨細胞や肉芽腫の出現がみられる。平滑筋細胞が内膜に遊走し筋線維芽細胞に分化することで内膜肥厚を引き起こし、血管の狭窄閉塞に寄与する。炎症に伴う中膜弾性板の断裂により大動脈瘤を形成する。炎症の進行とともに外膜測の線維化と肥厚を呈する。外膜での三次リンパ組織の形成がみられ、血管内皮細胞プロテインC受容体(EPCR)とスカベンジャー受容体クラスBタイプ1(SR-BI)に対する自己抗体が検出され内皮細胞活性化に関与する可能性がある4)。またCampylobacter gracilisが大動脈瘤の形成・悪化に関連するなど腸内細菌叢異常の関与も明らかになっている5)。
4. 症状
明確な臨床症状を欠く症例から、発熱や全身倦怠感といった全身症状、血管病変に伴う血管痛、高血圧、手の冷感および臓器虚血症状、大動脈弁閉鎖不全に伴う心不全症状を呈する症例まで、臨床症状は様々である。動脈領域外の症状として、結節性紅斑を含む皮疹、関節痛、ステロイド依存性難聴、炎症性腸疾患を伴うことがある。
発症初期は発熱や全身倦怠感など、非特異的な炎症症状が主症状である。一部の症例では急性に血管病変が進展し大動脈弁不全に伴う心不全や大動脈解離を初期から呈することがある。慢性炎症の結果として血管に拡張や狭窄、閉塞を来たすと、その罹患血管の種類により様々な臨床症状が出現する。本邦の診断基準6)(図1)に各領域の症状が記載されているが、炎症所見を有する若年者の愁訴の際に本疾患を考慮することが重要となる。
5. 検査
血液検査では炎症反応上昇を認めるが、軽度の上昇にとどまる場合も多い。炎症反応として、赤沈、CRP、SAA、IL-6が上昇するが、いずれも疾患特異的検査ではない。炎症を反映した白血球上昇、貧血、血小板上昇、低アルブミン血症、急性炎症蛋白(補体など)の上昇が炎症の程度や期間により出現する。免疫グロブリンの軽度の上昇がみられることがある。腎動脈狭窄例ではレニン値の上昇を認める。HLA-B52陽性例は治療抵抗性と関連することが報告され、HLA-B67が5%で陽性となる。
画像検査は本疾患の診断に必須であり、大型血管の壁肥厚、狭窄、拡張を認める。超音波検査、CT、MRI、血管造影、FDG-PET-CTが評価に有用であり、活動性病変ではCTとMRIにおける壁肥厚部位の造影増強効果とFDG-PET-CTにおける集積亢進を認める。単純CTでは壁肥厚の同定が困難なことがあり、炎症所見を有する若年者のスクリーニングでは造影CTの施行が望ましい。PET-CTでは活動性の評価ができるものの、血管形態の評価は困難である。本疾患は頭蓋内血管も罹患しうるため、頭部から大腿部にかけての動脈を評価する必要がある。モニタリングとして定期的な動脈の形態評価を行うが、必要時はPET-CTにて活動性評価が有用となる。血管狭窄の評価としては脈波検査を施行する。
6. 診断
小児から60歳程度にかけて、炎症所見と画像上の大血管壁肥厚を認める場合に高安動脈炎を考慮する。診断基準として本邦の高安動脈炎診断基準6)(図1)があり、国際的な血管炎の分類として2012年チャペルヒル会議(CHCC2012)、アメリカリウマチ学会(ACR)/ヨーロッパリウマチ学会(EULAR)による2022年分類基準7)(図2)が存在する。CHCC2012は血管炎症候群を血管サイズにより分類し、高安動脈炎は50歳以下で多い大型血管炎と定義された。頭蓋外の大型血管炎のみを呈する巨細胞性動脈炎を分類するために2022年ACR/EULAR分類基準が作成され、高安動脈炎の分類には60歳以下が必要条件となる。本基準は大型血管炎患者を研究目的で分類するための基準である。本邦の診断基準は、他基準では分類されない症例の診断も可能であるが、鑑別疾患の除外が最も重要である。図1に示す疾患が鑑別となり、特に中高年では大血管型巨細胞性動脈炎の除外が難しいことがある。血管病変は沼野分類によりI~V型に分類される6)(図3)。本疾患は厚生労働省の指定難病(40)に指定されており、難病情報センターに記載がある(http://www.nanbyou.or.jp/entry/141)。
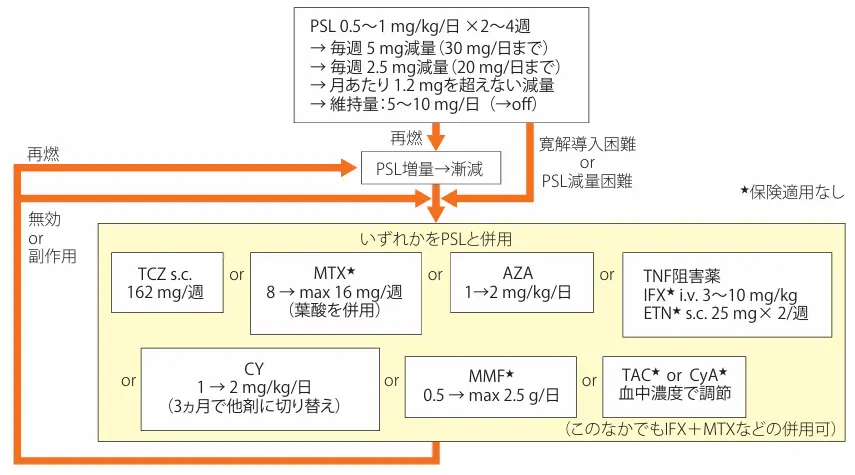
7. 治療
血管病変進行抑制のため、活動性病変は免疫抑制療法を行う。狭窄病変に抗血小板療法、血管障害進行時は外科手術が必要となる。
活動性病変は、血液検査における炎症所見、画像検査での造影効果やFDG-PET所見より総合的に判断する。初期治療として、中等量から高用量のグルココルチコイドが第一選択となる(本邦ガイドライン6)図4)。グルココルチコイド単剤での再燃は60-70%程度と多く、メトトレキサートの初期併用がEULARとACRからの推奨では推奨されるが、本邦では保険適用外となっている。明確なエビデンスは乏しいが、アザチオプリンやタクロリムスを含む他免疫抑制剤が使用されることがある。TAKT試験により、トシリズマブの再燃例における寛解維持期間の延長が示唆された8)。本邦では皮下注射製剤(162mg毎週)が保険適用となっており、グルココルチコイド減量に有用である。一方でトシリズマブ使用時はCRPが陰性化するため、疾患のモニタリングには注意を要する。他分子標的薬としてTNF阻害薬の有効性が報告されており、EULAR、ACRからの推奨にて再燃例への使用が推奨されているが、本邦では保険適用外である。その他、潰瘍性大腸炎合併例ではJAK阻害薬の有効性が報告される。
大動脈弁閉鎖不全、大動脈瘤、腎動脈狭窄などに対して外科治療が必要となる事があり、頻度は20-50%と報告により幅がある。活動性炎症が存在する場合は再狭窄や合併症のリスクが高く、炎症を制御した状態での介入が望ましい。
8. 予後
一般に炎症は長期間持続するが、免疫抑制薬に反応する。自然軽快する症例も一部あるが、再燃が多い。近年、診断までの期間、大血管閉塞や中等度以上の大動脈弁閉鎖不全が減少しており、画像診断による早期発見と適切な免疫抑制療法が重要である。脳梗塞、臓器や四肢の虚血による重篤な後遺症、大動脈瘤の拡大や肺高血圧症、大動脈解離、大動脈弁閉鎖不全や心不全をともなう心筋梗塞などの心合併症が予後に影響を与える。高血圧症、腎機能障害といった動脈硬化性疾患、グルココルチコイドや免疫抑制に伴う治療関連合併症も重要な要素となる。
参考文献
- Yoshifuji H et al. Organ Damage and Quality of Life in Takayasu Arteritis – Evidence From a National Registry Analysis. Circ J. 2024;88:285-294.
- Konda N et al. Nationwide clinical and epidemiological study of large-vessel vasculitis in Japan in 2017. Mod Rheumatol . 2023;34:167-174.
- Terao C. Revisited HLA and non-HLA genetics of Takayasu arteritis–where are we? Journal of human genetics 2016;61:27-32.
- Mutoh T et al. Identification of two major autoantigens negatively regulating endothelial activation in Takayasu arteritis. Nature communications 2020;11:1253.
- Manabe Y et al. Gut dysbiosis is associated with aortic aneurysm formation and progression in Takayasu arteritis. Arthritis research & therapy 2023;25:46.
- 日本循環器学会.2017年改訂版 血管炎症候群の診療ガイドライン.https://www.j-circ.or.jp/cms/wp-content/uploads/2020/02/JCS2017_isobe_h.pdf. 2024年11月閲覧
- Grayson P et al. 2022 American College of Rheumatology/EULAR classification criteria for Takayasu arteritis. Ann Rheum Dis;81:1654-1660.
- Nakaoka Y et al. Efficacy and safety of tocilizumab in patients with refractory Takayasu arteritis: results from a randomised, double-blind, placebo-controlled, phase 3 trial in Japan (the TAKT study). Ann Rheum Dis. 2018;77:348-54.
図1. 高安動脈炎の診断基準
| A. 症状 |
|---|
|
| ※a 咀嚼により痛みが生じるため間欠的に咀嚼すること ※b 上肢労作により痛みや脱力感が生じるため間欠的に労作すること ※c 「下肢が上肢より 10~30 mmHg高い」から外れる場合 |
| B. 検査所見 |
| 画像検査所見:大動脈とその第一次分枝※aの両方あるいはどちらかに検出される,多発性※bまたはびまん性の肥厚性病変※c,狭窄性病変(閉塞を含む)※dあるいは拡張性病変(瘤を含む)※dの所見 |
| ※a 大動脈とその一次分枝とは,大動脈(上行,弓行,胸部下行,腹部下行),大動脈の一次分枝(冠動脈を含む),肺動脈とする ※b 多発性とは,上記の2つ以上の動脈または部位,大動脈の2区域以上のいずれかである ※c 肥厚性病変は,超音波(総頚動脈のマカロニサイン),造影CT,造影MRI(動脈壁全周性の造影効果),PET-CT(動脈壁全周性のFDGの取り組み)で描出される ※d 狭窄性病変,拡張性病変は,胸部X線(下行大動脈の波状化),CT angiography,MR angiography,心臓超音波検査(大動脈弁閉鎖不全),血管造影で描出される,上行大動脈は拡張し,大動脈弁閉鎖不全を伴いやすい,慢性期には,CTにて動脈壁の全周性石炭化,CT angiography,MR angiographyにて側副血行路の発達が描出される 画像診断上の注意:造影CTは造影後期相で撮影,CT angiographyは造影早期相で撮影,三次元画像処理を実施,血管造影は通常,血管内治療,冠動脈・左室造影などを同時目的とする際に行う |
| C. 鑑別診断 |
| 動脈硬化症,先天性血管異常,炎症性腹部大動脈瘤,感染性動脈瘤,梅毒性中膜炎,巨細胞性動脈炎(側頭動脈炎),血管型ベーチェット病,IgG4関連疾患 |
| <診断のカテゴリー> |
| Definite:Aのうち1項目以上+Bのいずれかを認め,Cを除外したもの |
(参考所見)
|
図2.2022ACR/EULAR 高安動脈炎分類基準
■ 基準適用条件
- 中型あるいは大型血管炎の診断がなされた際に、患者を高安動脈炎と分類するために適用する。
- 基準適用前に、血管炎を模倣する疾患を除外する。
■ 絶対必要条件
診断時年齢60歳以下
画像検査における血管炎所見(※1)
■ 付加的臨床的基準
| 女性 | +1 |
| 狭心症あるいは虚血性の心臓痛 | +2 |
| 上腕あるいは下腿の跛行 | +2 |
| 血管雑音(※2) | +2 |
| 上肢の脈拍減弱(※3) | +2 |
| 頸動脈異常(※4) | +2 |
| 上腕の収縮期血圧差 20 mmHg以上 | +1 |
■ 付加的画像基準
| 罹患動脈領域の数(以下1つ)(※5) | いずれか |
| 1つの動脈領域 | +1 |
| 2つの動脈領域 | +2 |
| 3つまたはそれ以上の動脈領域 | +3 |
| 対となる動脈(※6)の対称性罹患 | +1 |
| 腎または腸間膜動脈病変を伴う腹部大動脈病変 | +3 |
上記10項目の点数を合計し、5点以上が高安動脈炎の分類に必要である。
※1. 大動脈または分枝動脈の血管炎が血管画像検査(CT/カテーテル/MRA、血管超音波、PETなど)によって確認される必要がある
※2. 大動脈,頸動脈,鎖骨下動脈,腋窩動脈,上腕動脈,腎動脈,腸骨大腿動脈を含む大型動脈で聴診により聴取される血管雑音
※3. 腋窩動脈,上腕動脈,橈骨動脈の身体診察による脈拍の減弱あるいは消失
※4. 頸動脈の脈拍の減弱または消失,あるいは頸動脈の圧痛
※5. 以下の9動脈領域における,血管造影検査または超音波検査によって検出される内腔損傷(狭窄,閉塞,動脈瘤など)を伴う動脈領域の数
(胸部大動脈,腹部大動脈,腸間膜動脈,左頸動脈,右頸動脈,左鎖骨下動脈,右鎖骨下動脈,左腎動脈,右腎動脈)
※6. 以下の3つの対となる動脈いずれかにおける,血管造影検査または超音波検査によって検出される両側性の内腔損傷(狭窄,閉塞,大動脈瘤)
(頸動脈,鎖骨下動脈,腎動脈)
※7. 腎動脈または腸間膜動脈のいずれか,および腹部大動脈を含む,血管造影検査または超音波検査によって検出される内腔損傷(狭窄,閉塞または瘤)
図3.血管病変の分布による高安動脈炎の分類と頻度
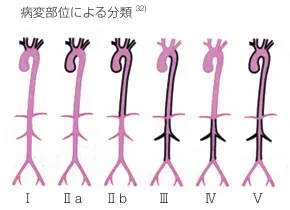
Ⅰ型:大動脈弓分枝血管
Ⅱa型:上行大動脈,大動脈弓ならびにその分枝血管
Ⅱb型:Ⅱa病変+胸部下行大動脈
Ⅲ型:胸部下行大動脈,腹部大動脈,腎動脈
Ⅳ型:腹部大動脈,かつ/または,腎動脈
Ⅴ型:Ⅱb+Ⅳ型(上行大動脈,大動脈弓ならびにその分枝血管,胸部下行大動脈に加え,腹部大動脈,かつ/または,腎動脈)
分類ごとの頻度
| 分類 | 頻度(%) |
|---|---|
| TypeⅠ | 28.0 ~ 35.9 |
| TypeⅡa | 9.4 ~ 16.3 |
| TypeⅡb | 8.5 ~ 16.6 |
| TypeⅢ | 0.9 ~ 7.3 |
| TypeⅣ | 1.9 ~ 5.9 |
| TypeⅤ | 25.8 ~ 43.4 |
沼野らによる血管造影所見に基づく分類.上記ローマ数字およびアルファベット小文字(Ⅰ,Ⅱa,Ⅱb,Ⅲ,Ⅳ,Ⅴ)に,冠動脈病変ありの場合はC(+)を,肺動脈病変ありの場合はP(+)を付する.
図4.高安動脈炎の治療フローチャート6)より転載